Ginecologia e Ostetricia
Visite Ginecologiche
Fibromatosi
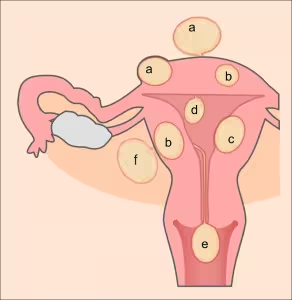 La progressiva perdita di tono ed elasticità del muscolo uterino (il miometrio) con relativo indurimento e ingrossamento, viene definita fibromatosi o fibrosi. Trattasi di tumori benigni (non cancerosi) provocati dall'ingrandimento di una cellula del muscolo liscio uterino (fibrocellula), la quale può raggiungere diametri notevoli, deformando e ingrandendo il corpo uterino.
La progressiva perdita di tono ed elasticità del muscolo uterino (il miometrio) con relativo indurimento e ingrossamento, viene definita fibromatosi o fibrosi. Trattasi di tumori benigni (non cancerosi) provocati dall'ingrandimento di una cellula del muscolo liscio uterino (fibrocellula), la quale può raggiungere diametri notevoli, deformando e ingrandendo il corpo uterino.
Infiammazioni dell'endometrio e l'età, sono fattori di rischio (la probabilità del verificarsi dell'endometriosi è direttamente proporzionale all'aumentare dell'età).
Sebbene nella maggior parte dei casi il verificarsi di tale patologia è asintomatico, il ché ne sfavorisce la diagnosi precoce, non si escludono dei sintomi che ne segnalano l'insorgenza: perdite più consistenti e dolore pungente; diminuzione della fertilità, anemia e complicanze gestazionali (parto preminente ecc.).
Generalmente la prima diagnosi avviene in conseguenza di un esame ginecologico e successivamente con ecografia, laparoscopia con isteroscopia diagnostica (questi ultimi consentono anche di eseguire contestualmente trattamenti risolutivi della patologia). Esami di secondo livello sono la tomografia assiale computerizzata e la risonanza magnetica.
La scelta della cura segue la gravità della patologia. È possibile risolvere la fibromatosi con cure mediche o chirurgiche. Le prime si avvalgono di farmaci (a base di estrogeni e progestinici) in grado di restituire all'utero tono ed elasticità.
Mentre nella maggior parte dei casi è sufficiente controllarne l'andamento nel suo sviluppo (dimensioni del/i fibroma/i), nei casi più gravi, (esperienza di aborto spontaneo, sanguinamenti uterini abnormi, crescita rapida delle dimensioni dei fibromi) si prende in esame la possibilità di ricorrere all'intervento chirurgico, che può essere di asportazione selettiva (miomectomia, in assenza di altre patologie viene utilizzata per ripristinare buone condizioni riproduttive) o di asportazione dell'utero, cioè l'isterectomia.
In sintesi i fibromi uterini consistono in masse benigne di fibrocellule muscolari lisce presenti all'esterno o all'interno della parete uterina. I fibromi possono crescere di dimensioni nella cavità uterina fino a comportare pressioni intrapelviche di altri organi. Generalmente si presentano nell'età riproduttiva e possono causare sanguinamenti uterini abnormi, sterilità e abortività. La possibilità che i fibromi degenerino in cancro sono bassissime, ma è di primaria importanza che le donne con tale patologia eseguano controlli periodici soprattutto per monitorarne la crescita e stabilire la loro esportazione.
Metrorragia
Perdite ematiche vaginali in tempi diversi da quelli del ciclo mestruale (in casi rari anche in pubertà o in menopausa) vengono definite con il nome di metrorragia. La comparsa di tale fenomeno durante il ciclo mestruale viene chiamata menorragia, mentre la sua presenza nella successiva fase intermestruale viene denominata menometrorragia.
Le cause che determinano tale patologia, possono essere imputate a disturbi dell'utero, a disfunzioni ormonali o del sistema di coagulazione, al diabete o ad altre malattie cardiovascolari. In età adulta le cause più frequenti della metrorragia sono da ricercare in acute infiammazioni dell'endometrio e nei tumori all'utero.
La presenza di metrorragia non deve però necessariamente allarmare; può infatti trattarsi di semplici disfunzioni legate a transitorie alterazioni ormonali. Nel corso dei primi mesi di assunzione della pillola anticoncezionale, ad esempio, in alcune donne possono manifestarsi piccole perdite ematiche o i cosiddetti spotting. Quando si tratta di disfunzioni ormonali, il medico potrà prescrivere l'assunzione di ormoni, un contraccettivo estro-progestinico, la pillola o il cerotto.
Qualora le perdite fossero persistenti occorre rivolgersi al proprio medico di fiducia o al ginecologo.
Se questo fenomeno si manifesta in gravidanza, può costituire il sintomo di qualcosa di più serio, ad esempio, una minaccia di aborto spontaneo o, ad inizio gestazione, la presenza di una gravidanza extrauterina o ancora un tumore benigno della placenta.
A gravidanza inoltrata, invece, l'insorgenza della metrorragia può evidenziare i prodomi di un'anomala inserzione 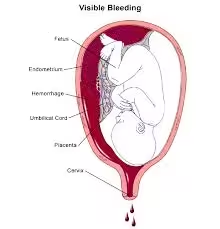 della placenta (placenta previa) o di un ematoma retroplacentare, ossia una raccolta di sangue sotto la placenta.
della placenta (placenta previa) o di un ematoma retroplacentare, ossia una raccolta di sangue sotto la placenta.
Comunque, in stato di gravidanza è bene consultare uno specialista se si avvisano anomale perdite ematiche.
Gli effetti della metrorragia sono la riduzione delle riserve ematiche con conseguenti mal di testa, stanchezza, scarsa concentrazione, irritabilità, insonnia e, in casi estremi, anemia. In questi casi è bene consultare il medico per integrare l'organismo di ferro anche attraverso un'alimentazione adeguata quando, nei casi più gravi, non siano necessario il ricorso a delle trasfusioni.
In ultima analisi, solo se le cure mediche non apportano risultati significativi, in presenza di gravi patologie, lo specialista può ricorrere anche alla chirurgia.
Vaginiti
 La vaginite è un disturbo dovuto dall'alterazione della flora batterica vaginale. Le cause possono essere attribuite a:
La vaginite è un disturbo dovuto dall'alterazione della flora batterica vaginale. Le cause possono essere attribuite a:
- batteri come lo stafilococco, lo streptococco, il gonococco e da parassiti come il Trichomonas;
- funghi come la Candida;
- alterazioni dovute all'età (vaginite senile);
- cure antibiotiche effettuate in precedenza, che distruggendo i batteri vaginali utili, hanno favorito l'insediarsi di microrganismi (specialmente funghi e parassiti).
Circa il 60% delle infezioni vaginali che colpiscono la donna in età fertile sono rappresentate dalla vaginosi batterica; la presenza di Escherichia coli o la più temuta Clamidia, può ostruire le tube e provocare infertilità. Alcune vaginiti però, non sono causate da infezione, ma non per questo sono meno rilevanti dal punto di vista clinico, poiché danno origine a perdite vaginali, bruciori e pruriti. In genere si tratta di reazioni allergiche o irritazioni provocate da spray o lavande vaginali, spermicidi, saponi detergenti o addirittura detersivi ed ammorbidenti per la biancheria intima.
Sia l'infezione, che la reazione allergica, provocano un'infiammazione della mucosa della vagina. All'agente scatenante l'infiammazione, vengono collegati vari sintomi: un cattivo odore, come di pesce; la produzione di un liquido bianco-grigiastro; prurito e bruciore delle parti intime; dolore durante i rapporti sessuali. La vaginite viene classificata come forma primaria o secondaria in base all'area colpita; si parla di vulvovaginite quando la parte affetta interessa anche la vulva. Il ginecologo esamina al microscopio le secrezioni raccolte da un tampone vaginale. Un altro metodo diagnostico è il Fishy odor test o test delle ammine. Tale test valuta la liberazione o meno del tipico odore di pesce dal tampone vaginale. Permette inoltre di eseguire altri semplici test di laboratorio accertare l'assenza di Lattobacilli e la presenza di clue cells (cellule formate da cellule superficiali della mucosa vaginale, che favoriscono la proliferazione dei batteri). Infine vi è la determinazione del PH della secrezione vaginale: in presenza di PH basico si denota una vaginosi batterica in corso.
Una prevenzione efficace dalla vaginosi batterica comprende: l'utilizzo del profilattico; l'astensione da rapporti sessuali con penetrazione al fine di evitare rischi di reinfezione; l'utilizzo di biancheria intima in puro cotone non troppo stretta (gli indumenti stretti creano umidità e quindi, terreno fertile per batteri e funghi; frequenti cambi di biancheria intima (almeno una volta al giorno lavando bene gli indumenti e stirandoli con ferro a vapore in modo da eliminare l'eventuale presenza di funghi); l'utilizzo della carta igienica muovendosi dal davanti verso il di dietro, al fine di evitare la contaminazione da batteri dal retto alla vagina; evitare l'utilizzo a stretto contatto con la mucosa vaginale di deodoranti, profumi, spray, saponi troppo profumati, aggressivi o duri.
In caso di vaginite batterica, i farmaci più idonei sono gli antibiotici come il metronidazolo e il tinidazolo; gli antimicotici sono prescritti in presenza di vaginite di origine fungina. Le terapie ormonali (estradiolo con norethindrone, estrogeni esterificati o Estropipato) vengono utilizzate In caso di vaginite atrofica ristabilendo la lubrificazione vaginale.
Le infezioni della vagina possono essere trasmesse all'uomo per via sessuale, specialmente quelle da Trichomonas e da Candida (oltre, naturalmente, alla gonorrea), spesso senza determinare alcun disturbo. Quest'ultimo aspetto rende l'infezione più pericolosa, poiché l'uomo infetto, non avvertendo sintomi, attraverso il rapporto sessuale reinfetta la propria compagna. Per tale motivo è bene che venga somministrata una cura anche al partner della persona malata.
PAP test, Colposcopia
Displasia della portio
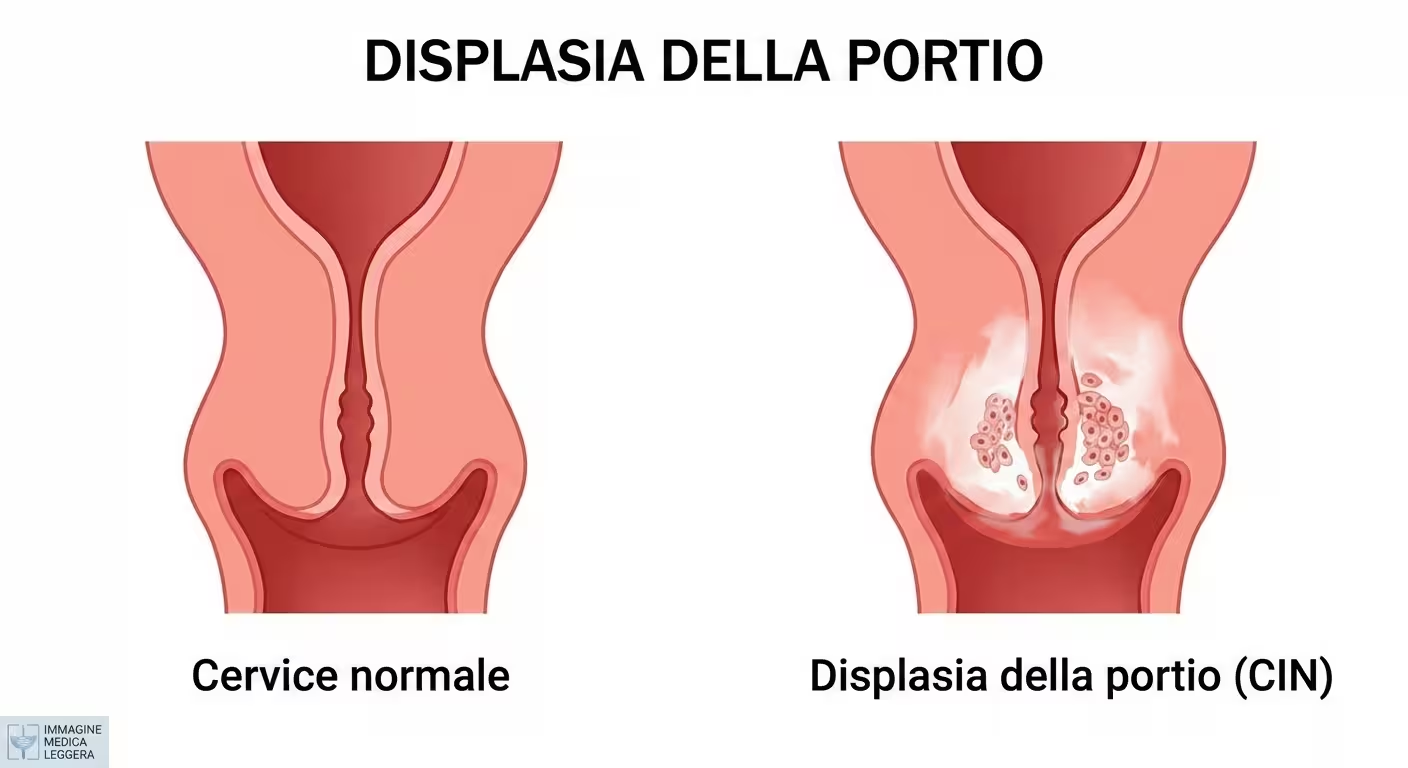 Il virus HPV può causare la formazione di cellule anomale, anche sulla cervice, indicata dal termine medico displasia. In genere tali anomalie, se lievi, regrediscono spontaneamente; vi sono però rari casi, in cui si parla di cellule precancerose, per i quali non vi è guarigione spontanea e, se non trattati, incorrerebbero nel rischio di evoluzione in cancro cervicale. Anche se dal 2007 è disponibile in Italia la vaccinazione anti-HPV per donne di età compresa tra 9 e 45 anni, e con disponibilità gratuita per le bambine di 12 anni di età, tale neoplasia, purtroppo, è la più diffusa in Europa in una fascia di età compresa tra i 15 e i 44 anni. Il cancro della cervice uterina, infatti, viene catalogato, secondo l'aspetto dell'incidenza, al terzo posto tra le neoplasie ginecologiche e all'ottavo tra quelle maligne.
Il virus HPV può causare la formazione di cellule anomale, anche sulla cervice, indicata dal termine medico displasia. In genere tali anomalie, se lievi, regrediscono spontaneamente; vi sono però rari casi, in cui si parla di cellule precancerose, per i quali non vi è guarigione spontanea e, se non trattati, incorrerebbero nel rischio di evoluzione in cancro cervicale. Anche se dal 2007 è disponibile in Italia la vaccinazione anti-HPV per donne di età compresa tra 9 e 45 anni, e con disponibilità gratuita per le bambine di 12 anni di età, tale neoplasia, purtroppo, è la più diffusa in Europa in una fascia di età compresa tra i 15 e i 44 anni. Il cancro della cervice uterina, infatti, viene catalogato, secondo l'aspetto dell'incidenza, al terzo posto tra le neoplasie ginecologiche e all'ottavo tra quelle maligne.
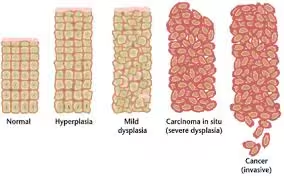
La classificazione di tale neoplasia (chiamata CIN ossia "cervical intraepithelial neoplasia" in italiano neoplasia intraepiteliale cervicale) è effettuata sulla base della quantità di cellule anomale presenti; tale classificazione prevede dunque tre livelli di gravità:
- CIN 1 o LSIL (lesione intraepiteliale squamosa di basso grado) detto anche lieve: si tratta di anomalie che solitamente si risolvono spontaneamente e per le quali spesso non sono indicati trattamenti. In questo caso non più di un terzo delle cellule presenta anomalie. È stato stimato che circa una donna su sei presenta anomalie lievi.
- CIN 2 chiamato anche moderato: l'anomalia è resente in circa due terzi delle cellule cervicali.
- CIN 3 o livello grave nel quale vi è la quasi totalità di cellule cervicali anomali o precancerose.
La CIN 2 e la CIN 3 vengono denominate anche come HSIL (lesione intraepiteliale squamosa di alto grado). Non vi sono sintomi che avvertono la displasia. Nel momento in cui si evidenziano anomali sanguinamenti vaginali o dolore nella parte inferiore della schiena, la patologia potrebbe già essere ad uno stadio avanzato. Una buona prevenzione consiste nell'eseguire regolarmente il Pap test e il test HPV (quest'ultimo dal trentesimo anno di vita). In caso di Pap test anormale, viene eseguito un ulteriore esame: la colposcopia. Attraverso tale esame si ha la possibilità di osservare in maniera più precisa il collo dell'utero. È possibile, durante la colposcopia, eseguire una biopsia (prelievo di un campione di tessuto cervicale da esaminare). In base all'esito della biopsia si accerterà la presenza o meno di una displasia e il medico potrà intervenire in maniera mirata. Qualora durante la colposcopia non risultassero anomalie sarà comunque necessario ripetere il test HPV dopo un anno. In alternativa si potrà eseguire un Pap test dopo sei mesi ed un successivo dopo dodici mesi. Se gli esami dovessero segnalare la presenza di HPV o il Pap test dovesse risultare anomalo, sarebbe opportuno effettuare un'altra colposcopia.
I tipi di HPV ad alto rischio costituiscono, dunque, la principale causa delle displasie. Poiché l'HPV si trasmette per via sessuale, il rischio di contrarlo è potenzialmente di chiunque abbia rapporti intimi. Tuttavia, vi sono altri fattori che concorrono allo sviluppo di un'infezione da HPV determinando l'insorgenza di cellule precancerose; in primo luogo è il basso livello di acido folico (un tipo di vitamina B); le sigarette rallentano l'organismo nella reazione all'infezione (si stima che fumare raddoppia la probabilità che le cellule anomale evolvano in CIN3; infine altro fattore favorente all'insorgere di cellule precancerose è la presenza di patologie che indeboliscono il sistema immunitario quali l'HIV o AIDS.
Secondo la rivista medica American Journal of Obstetrics & Gynecology (AJOG), "il tasso di insuccesso nel trattamento della displasia è generalmente del 5-15 per cento". Come già visto, in presenza di anomalia lieve, è sufficiente il monitoraggio con test di screening (test HPV dopo un anno o Pap test dopo sei e dodici mesi) poiché in genere le anomalie scompaiono spontaneamente. La cura di alcuni casi di displasia moderata e della maggioranza dei casi di displasia grave avviene attraverso metodi distinti in due categorie: l'ablazione (ossia la vaporizzazione delle cellule anomale) e l'escissione (asportazione delle cellule attraverso l'uso di un laser o di un bisturi). Quest'ultima consente anche di eseguire l'esame istologico, l'invio cioè al laboratorio per eseguire analisi più accurate delle cellule prelevate.
C'è comunque da dire che la displasia, così come il suo trattamento, non riducono la capacità di rimanere incinte. È stato accertato che i trattamenti escissionali, aumentano la possibilità di ricorrere al taglio cesareo, di avere un parto prematuro e di dare alla luce un neonato di basso peso. Tuttavia, se si desidera avere figli è necessario discuterne con il proprio medico di fiducia.
Pap-Test
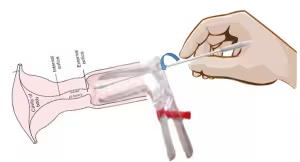 Il pap-test è un esame del collo dell'utero attraverso il quale è possibile diagnosticare lesioni pre-tumorali o tumorali. Tramite l'uso di uno spazzolino, si prelevano campioni di cellule che vengono depositate su un vetrino e poi inviato in laboratorio per essere analizzato al microscopio.
Il pap-test è un esame del collo dell'utero attraverso il quale è possibile diagnosticare lesioni pre-tumorali o tumorali. Tramite l'uso di uno spazzolino, si prelevano campioni di cellule che vengono depositate su un vetrino e poi inviato in laboratorio per essere analizzato al microscopio.
Recentemente è stata messa a punto una nuova metodica: il Thin-prep. Tale test si esegue prelevando con un tampone del materiale dal collo dell'utero che si stempera in un liquido e poi si analizza. Sullo stesso campione si può ricercare l'HPV, virus responsabile del tumore del collo dell'utero.
Il prelievo, affidato in genere ad un'ostetrica, non risulta doloroso e dura solo pochi minuti. In caso di Pap test anormale è necessario eseguire una colposcopia (II° livello di screening). L'esame viene eseguito dopo almeno tre giorni dalle mestruazioni e comunque in assenza di perdite ematiche. Occorre inoltre non avere rapporti sessuali nei due giorni prima dell'esame; nei tre giorni precedenti il test è bene evitare l'uso di lavande, creme o ovuli vaginali. Anche in gravidanza, entro il quinto mese, l'esecuzione del Pap test non presenta controindicazioni. Eventuali piccole perdite di sangue successive all'esame sono ininfluenti sul buon esito della gravidanza.
I programmi di screening istituzionali prevedono un Pap test gratuito ogni tre anni. l'Azienda Sanitaria, infatti, invita tramite lettera tutte le donne di età compresa tra i 25 e i 64 anni. È bene non iniziare lo screening prima dei 25 anni poiché possono essere diagnosticate lesioni che con molta probabilità regrediscono spontaneamente. Il limite di 64 anni è dato dal fatto che dopo i 50 anni il rischio di displasie della cervice uterina in una donna che ha eseguito regolarmente lo screening è bassissimo.
Anche se il pap-test è utilissimo per la prevenzione del cancro della cervice uterina, come ogni altro esame, può 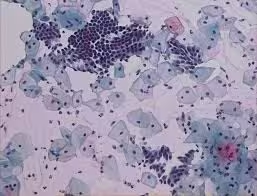 presentare dei falsi positivi (si evidenziano risultati anormali in persone sane) o dei falsi negativi (si riscontrano risultati normali in persone malate). I motivi per cui è possibile incorrere in un falso negativo possono essere diversi: la parte lesionata non è stata raggiunta dal prelievo; le cellule non si staccano; le cellule sono mascherate da altre dell'infiammazione o dal sangue. La lesione, comunque, può essere individuata allo screening successivo. Tra un controllo e l'altro, anche se accade raramente, se può verificare l'insorgenza di un tumore (tumore di intervallo). In ogni modo se si notano delle anomalie è necessario eseguire un Pap test al di fuori dello screening.
presentare dei falsi positivi (si evidenziano risultati anormali in persone sane) o dei falsi negativi (si riscontrano risultati normali in persone malate). I motivi per cui è possibile incorrere in un falso negativo possono essere diversi: la parte lesionata non è stata raggiunta dal prelievo; le cellule non si staccano; le cellule sono mascherate da altre dell'infiammazione o dal sangue. La lesione, comunque, può essere individuata allo screening successivo. Tra un controllo e l'altro, anche se accade raramente, se può verificare l'insorgenza di un tumore (tumore di intervallo). In ogni modo se si notano delle anomalie è necessario eseguire un Pap test al di fuori dello screening.
Colposcopia
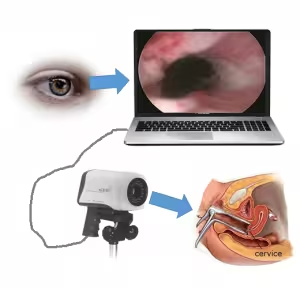 Il colposcopio è uno strumento mediante il quale si esegue un'indagine diagnostica di secondo livello chiamata colposcopia. Attraverso tale strumento vengono esaminati in alta definizione i genitali femminili (cervice uterina, vagina, perineo e vulva). Il termine colposcopio infatti deriva dal greco kolpos (vagina) e skopeo (osservazione). Per evidenziare eventuali anomalie, vengono usate delle soluzioni come quella di Lugol o l'acido acetico. Non vi sono controindicazioni, in quanto è un esame non invasivo, indolore e non necessita di anestesia; pertanto è eseguibile anche in gravidanza; in questa fase ad esempio, con tale esame è possibile controllare le alterazioni citologiche. Viene inoltre eseguito in tempi molto brevi; un esame al colposcopio non dura, infatti, più di quindici minuti.
Il colposcopio è uno strumento mediante il quale si esegue un'indagine diagnostica di secondo livello chiamata colposcopia. Attraverso tale strumento vengono esaminati in alta definizione i genitali femminili (cervice uterina, vagina, perineo e vulva). Il termine colposcopio infatti deriva dal greco kolpos (vagina) e skopeo (osservazione). Per evidenziare eventuali anomalie, vengono usate delle soluzioni come quella di Lugol o l'acido acetico. Non vi sono controindicazioni, in quanto è un esame non invasivo, indolore e non necessita di anestesia; pertanto è eseguibile anche in gravidanza; in questa fase ad esempio, con tale esame è possibile controllare le alterazioni citologiche. Viene inoltre eseguito in tempi molto brevi; un esame al colposcopio non dura, infatti, più di quindici minuti.
Oltre all'esame degli organi genitali femminili, vulvoscopia,  è possibile analizzare quelli maschili, penescopia, soprattutto in caso di sospetta infezione da HPV, M.T.S., Herpes genitalis, Condilomi, Mollusco contagioso ecc. Il trattamento anche degli organi genitali maschili concorrerà al successo della terapia nella lotta alle infezioni genitali di coppia.
è possibile analizzare quelli maschili, penescopia, soprattutto in caso di sospetta infezione da HPV, M.T.S., Herpes genitalis, Condilomi, Mollusco contagioso ecc. Il trattamento anche degli organi genitali maschili concorrerà al successo della terapia nella lotta alle infezioni genitali di coppia.
L'esame colposcopico deve essere effettuato in assenza di ciclo mestruale (l'ideale è eseguirlo verso la metà del ciclo). Applicando lo speculum, il ginecologo osserva attraverso il colposcopio immagini ingrandite e ad alta definizione degli organi genitali femminili. È possibile scattare delle foto o elaborare brevi filmati da allegare al referto medico. Grazie all'esame al colposcopio è possibile scoprire semplici infiammazioni, infezioni, ma anche displasie. La colposcopia, unitamente al Pap test, è stata determinante nella lotta al cancro del collo dell'utero, poiché una diagnosi precoce rende più facilmente controllabile la displasia.
 In sintesi, l'esame al colposcopio viene eseguito in caso di Pap test Anomalo, di diagnosi e controllo in presenza de CIN, di sospette lesioni di diagnosi e controllo delle malattie virali e trasmissibili per via sessuale, di perdite ematiche postcoitali, di referti per abusi sessuali, di monitoraggio nel tempo di soggetti a rischio e dell'efficacia delle terapie farmacologiche.
In sintesi, l'esame al colposcopio viene eseguito in caso di Pap test Anomalo, di diagnosi e controllo in presenza de CIN, di sospette lesioni di diagnosi e controllo delle malattie virali e trasmissibili per via sessuale, di perdite ematiche postcoitali, di referti per abusi sessuali, di monitoraggio nel tempo di soggetti a rischio e dell'efficacia delle terapie farmacologiche.
L'esame colposcopico viene anche utilizzato per guidare prelievi di tessuti (biopsie) e per effettuare terapie mirate.
Riabilitazione Uro Ginecologica
Incontinenza urinaria
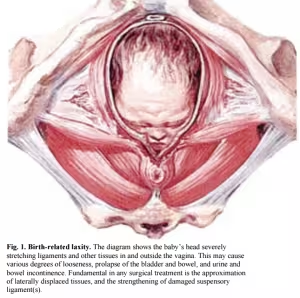 La perdita involontaria di urina, tale da determinare problemi fisici, igienici, economici, sociali e psicologici, prende il nome di incontinenza urinaria. L'incontinenza urinaria colpisce prevalentemente le donne e la sua incidenza aumenta dai 35 anni in poi. Tale fenomeno è facilmente riscontrabile, poiché qualsiasi donna può essere affetta da incontinenza urinaria, da quella che ha da poco partorito a quella nel periodo menopausale, all'anziana. Risulta comunque difficile individuare la reale incidenza del fenomeno, per la difficoltà ad effettuare una precisa rilevazione clinica.
La perdita involontaria di urina, tale da determinare problemi fisici, igienici, economici, sociali e psicologici, prende il nome di incontinenza urinaria. L'incontinenza urinaria colpisce prevalentemente le donne e la sua incidenza aumenta dai 35 anni in poi. Tale fenomeno è facilmente riscontrabile, poiché qualsiasi donna può essere affetta da incontinenza urinaria, da quella che ha da poco partorito a quella nel periodo menopausale, all'anziana. Risulta comunque difficile individuare la reale incidenza del fenomeno, per la difficoltà ad effettuare una precisa rilevazione clinica.
Le pazienti risultano spesso riluttanti ad esporre tale problema in parte per l'imbarazzo, in parte per la convinzione che si tratti di una condizione "parafisiologica" ("Normale") legata all'età ed in ultimo, per la scarsa conoscenza delle possibili terapie. Da uno studio condotto sulle donne nel periodo menopausale è stato evidenziato che solo il 24% delle donne consulta un medico per l'incontinenza urinaria, il 14% effettua poi accertamenti ed appena il 7% fa terapia specifica.
Nel maschio l'incontinenza urinaria è meno frequente, di solito legata ad interventi sulla prostata per patologia tumorale e può essere trattata con buoni risultati.
Da non sottovalutare il problema socio-economico, per l'individuo e per la collettività, legato all'incontinenza urinaria: è stato stimato che la spesa annua per una donna di 65 anni affetta da incontinenza urinaria negli USA, è di 3565 dollari.
Dal punto di vista clinico possiamo distinguere:
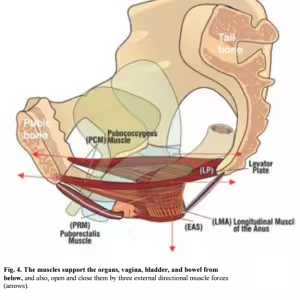 l'incontinenza urinaria da stress: consiste nella perdita di urina in conseguenza di aumenti della pressione addominale quali colpi di tosse, starnuti, ecc.; può essere legata ad alterazioni dei muscoli del pavimento pelvico, o a deficit intrinseco dello sfintere urinario. Tutti i fattori che possono determinare tali alterazioni come l'età, il parto e la gravidanza, la menopausa, la obesità e il fumo, risultano predisponenti.
l'incontinenza urinaria da stress: consiste nella perdita di urina in conseguenza di aumenti della pressione addominale quali colpi di tosse, starnuti, ecc.; può essere legata ad alterazioni dei muscoli del pavimento pelvico, o a deficit intrinseco dello sfintere urinario. Tutti i fattori che possono determinare tali alterazioni come l'età, il parto e la gravidanza, la menopausa, la obesità e il fumo, risultano predisponenti.- l'incontinenza urinaria da urgenza: legata a perdite che si verificano in conseguenza di uno stimolo impellente di urinare; le perdite urinarie sono legate ad una iperattività del muscolo detrusore della vescica, che può essere di tipo idiopatico o secondario (infezioni urinarie, litiasi vescicale, neoplasie vescicali, ecc.).
- nelle forme miste, le perdite urinarie si verificano sia sotto sforzo, che in associazione ad iperattività del detrusore. In Italia si stima che la incontinenza urinaria di tipo misto rappresenti la maggioranza dei casi, tra il 55 e l'83%, l'incontinenza da stress pura, tra il 4,6 ed il 16,6 % dei casi.
Il corretto inquadramento diagnostico dell'incontinenza urinaria permette poi l'approccio terapeutico più mirato. Un colloquio attento , una valutazione clinica permettono di fare una presunta diagnosi per effettuare un percorso terapeutico personale e adeguato.
Il primo approccio prevede anamnesi e valutazione clinica in cui si valuta:
- situazione generale;
- sintomi urinari;
- qualità della vita e desiderio di terapia;
- es obiettivo: addominale, pelvico e perineale ;
- stress test ;
- esame urine + urino cultura: se vi è un'infezione, questa deve essere trattata e poi rivalutata;
- valutazione stato estrogenico;
- contrazione volontaria della muscolatura del pavimento pelvico;
- residuo post minzionale.
Il primo approccio si basa sulla terapia riabilitativa e su consigli per modificare stili di vita che non agevolano la sintomatologia e la terapia. Un fallimento della terapia prevede una gestione specialistica della patologia.
Il diario minzionale è uno strumento molto utile per valutare il tipo di incontinenza e quindi, per la successiva pianificazione terapeutica. L'esame urodinamico permette di comprendere la dinamica minzionale, la funzionalità sfinterica ed infine di classificare definitivamente le perdite urinarie.
La terapia dell'incontinenza urinaria prevede 3 possibili trattamenti:
- riabilitativo: la terapia riabilitativa secondo le recenti linee guida della "Federazione italiana continenza" è il primo step di trattamento consigliato. Prevede esercizi specifici associati ad elettrostimolazione, che mirano a rinforzare la muscolatura del pavimento pelvico e lo sfintere urinario. Risulta utile nelle forme di incontinenza da stress, da deficit sfinterico intrinseco o nelle forme di prolasso lieve che si giova di una tonificazione dei muscoli pelvici. Ha buoni risultati anche nei casi di vescica iperattiva e agevola la rieducazione vescicale. I risultati a lungo termine sono soddisfacenti anche se necessitano di periodici ritrattamenti;
- farmacologico: la terapia farmacologia è rivolta a trattare l'iperattività idiopatica del muscolo detrusore. In caso di iperattività secondaria, sarà necessario intervenire sulla causa specifica (infezione urinaria, calcolo vescicale, neoplasia, ecc). Sono stati approntati recentemente presidi farmacologici (duloxetina) utili nella incontinenza da stress con risultati soddisfacenti. Tale farmaco, riducendo il riassorbimento selettivo di serotonina ed adrenalina, ne aumenta la concentrazione con incremento del tono e della capacità contrattile dello urinario sfintere esterno;
- chirurgico: il trattamento chirurgico si avvale di interventi che hanno lo scopo di correggere selettivamente l'alterazione che ha determinato l'incontinenza urinaria; vanno da trattamenti endoscopici (rinforzo dello sfintere urinario mediante iniezione periuretrale di varie sostanze) a quelli mini-invasivi (TVT, TOT, ecc) a trattamenti chirurgici più complessi con approccio addominale. La scelta del tipo di trattamento, dipende dall'alterazione da correggere e dalle caratteristiche della paziente. Attualmente l'approccio chirurgico più utilizzato nel trattamento della incontinenza da stress è la sospensione transotturatoria dell'uretra (T.O.T) per mezzo di una striscia di polipropilene di circa 1,5 cm di larghezza che viene fatta passare bilateralmente attraverso i due forami otturatori, impiegando un apposito ago e posizionata al di sotto dell'uretra senza tensione attraverso una minima incisione vaginale. E' un intervento minimo, effettuabile in DH o al massimo con due tre giorni di ricovero.
Al trattamento farmacologico, è consigliabile associare la riabilitazione della muscolatura del pavimento pelvico per ripristinare le funzionalità di base. Al trattamento chirurgico, laddove l'intervento sia necessario, è consigliabile effettuare dei cicli di riabilitazione nell'attesa della chirurgia pelvica e nell'immediato post intervento.
Prolasso genitale
Diagnostica Ecografica
Ecografia Ginecologica
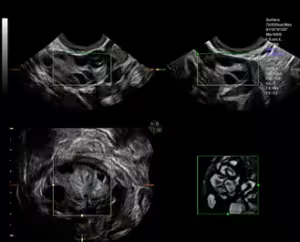 Dai sintomi descritti dalla paziente, quali irregolarità mestruali, sanguinamenti atipici o dolori pelvici, oppure da una visita ginecologica (la constatazione dell'utero o delle ovaie ingrandite e dolenti) il medico ricorre all'ecografia ginecologica. Attraverso tale esame, è possibile esaminare la pelvi femminile e gli organi in essa contenuti (l'utero e le ovaie) avvalendosi degli ultrasuoni emessi e ricevuti da sonde transvaginali e transaddominali. L'ecografia, quindi, può esser fatta:
Dai sintomi descritti dalla paziente, quali irregolarità mestruali, sanguinamenti atipici o dolori pelvici, oppure da una visita ginecologica (la constatazione dell'utero o delle ovaie ingrandite e dolenti) il medico ricorre all'ecografia ginecologica. Attraverso tale esame, è possibile esaminare la pelvi femminile e gli organi in essa contenuti (l'utero e le ovaie) avvalendosi degli ultrasuoni emessi e ricevuti da sonde transvaginali e transaddominali. L'ecografia, quindi, può esser fatta:
 per via vaginale: si effettua introducendo una sonda in vagina. L'ecografia trans-vaginale è più usata rispetto a quella trans-addominale, sia per una visione più accurata della parte da osservare, sia per il minor disagio che procura poiché non necessita di vescica piena. L'esame viene eseguito in tempi diversi a seconda di ciò che si vuole valutare (se ad esempio occorre controllare lo spessore dell'endometrio o un sospetto di polipo occorrerà eseguire l'esame subito dopo il termine delle mestruazioni e comunque non oltre il 7°-8° giorno dall'inizio del flusso. È consigliabile eseguire l'esame in periodo pre-mestruale, invece, se il medico dovrà esaminare sospette malformazioni dell'utero, come ad esempio l'utero setto o doppio).
per via vaginale: si effettua introducendo una sonda in vagina. L'ecografia trans-vaginale è più usata rispetto a quella trans-addominale, sia per una visione più accurata della parte da osservare, sia per il minor disagio che procura poiché non necessita di vescica piena. L'esame viene eseguito in tempi diversi a seconda di ciò che si vuole valutare (se ad esempio occorre controllare lo spessore dell'endometrio o un sospetto di polipo occorrerà eseguire l'esame subito dopo il termine delle mestruazioni e comunque non oltre il 7°-8° giorno dall'inizio del flusso. È consigliabile eseguire l'esame in periodo pre-mestruale, invece, se il medico dovrà esaminare sospette malformazioni dell'utero, come ad esempio l'utero setto o doppio). per via trans-addominale: si esegue appoggiando una sonda sulla pancia della donna. Viene generalmente impiegata in caso di donne che non hanno mai avuto rapporti sessuali, nelle giovanissime oppure in presenza di una tumefazione molto grande (cisti ovariche e utero con fibromi). L'esame risulta sgradevole per via della necessità di esecuzione a vescica piena. Occorre, pertanto, bere circa un litro di liquidi un'ora prima di eseguire l'ecografia.
per via trans-addominale: si esegue appoggiando una sonda sulla pancia della donna. Viene generalmente impiegata in caso di donne che non hanno mai avuto rapporti sessuali, nelle giovanissime oppure in presenza di una tumefazione molto grande (cisti ovariche e utero con fibromi). L'esame risulta sgradevole per via della necessità di esecuzione a vescica piena. Occorre, pertanto, bere circa un litro di liquidi un'ora prima di eseguire l'ecografia.
Attraverso queste tecniche, innocue e indolori, è possibile evidenziare la presenza di malformazioni e di patologie sia funzionali che strutturali che andranno poi rivalutati con indagini di II° livello.
L'ecografia ginecologica viene in genere eseguita dallo specialista nei seguenti casi:
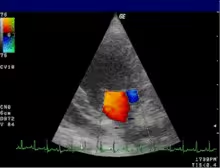 accertare o escludere la presenza di tumefazioni addomino-pelviche o patologie malformative, disfunzionali o infettive
accertare o escludere la presenza di tumefazioni addomino-pelviche o patologie malformative, disfunzionali o infettive- monitorare l'ovulazione spontanea e farmacologicamente indotta
- in presenza di perdite ematiche vaginali atipiche, soprattutto in pazienti in peri- e post-menopausa
- monitorare l'ovaio e l'endometrio in soggetti ad alto rischio di patologia neoplastica
- monitorare l'esito di interventi chirurgici o di terapie mediche
Ecografia Ostetrica
L'ecografia è una tecnica che si avvale dell'utilizzo dell'ecografo, uno strumento che, attraverso l'utilizzo di onde sonore non udibili, consente di vedere su di un monitor gli organi del nostro corpo. Il sistema usato è lo stesso del sonar adottato dalle navi il monitoraggio del fondale: la sonda emana onde sonore che vengono in parte riflesse e in parte assorbite. Quelle riflesse vengono captate dalla sonda e tradotte in immagini. Tale sistema è adottato da oltre trent'anni nella pratica ostetrica, senza effetti nocivi per il feto. Per tale motivo l'uso dell'ecografia è ritenuto esente da rischi.
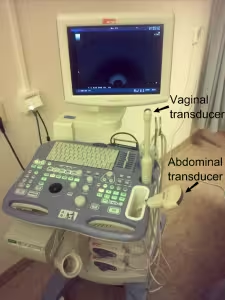 L'ecografia in gravidanza viene utilizzata per determinare il numero degli embrioni o dei feti e individuare l'epoca di gravidanza; monitorare l'anatomia e la crescita fetale, nonché la sua attività cardiaca; individuare la posizione del feto nell'approssimarsi al parto.
L'ecografia in gravidanza viene utilizzata per determinare il numero degli embrioni o dei feti e individuare l'epoca di gravidanza; monitorare l'anatomia e la crescita fetale, nonché la sua attività cardiaca; individuare la posizione del feto nell'approssimarsi al parto.
L'ecografia ostetrica nel I° Trimestre di gravidanza
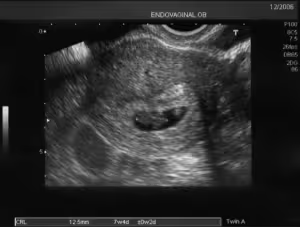 Il primo trimestre di gravidanza è quello che dal concepimento arriva fino a 13 settimane e 6 giorni. Prende il nome di "embrione" il prodotto del concepimento fino a 10 settimane compiute (10 settimane e 0 giorni di gestazione); da 10 settimane e 1 giorno in poi, l'embrione viene chiamato "feto".
Il primo trimestre di gravidanza è quello che dal concepimento arriva fino a 13 settimane e 6 giorni. Prende il nome di "embrione" il prodotto del concepimento fino a 10 settimane compiute (10 settimane e 0 giorni di gestazione); da 10 settimane e 1 giorno in poi, l'embrione viene chiamato "feto".
L'esame ecografico durante il primo trimestre di gravidanza può essere effettuato:
- per via vaginale, si effettua introducendo una sonda in vagina. L'ecografia trans-vaginale è più usata rispetto a quella trans-addominale, sia per una visione più accurata della parte da osservare, sia per il minor disagio che procura, poiché non necessita di vescica piena. L'esame viene eseguito in tempi diversi a seconda di ciò che si vuole valutare (se ad esempio occorre controllare lo spessore dell'endometrio o un sospetto di polipo occorrerà eseguire l'esame subito dopo il termine delle mestruazioni e comunque non oltre il 7°-8° giorno dall'inizio del flusso. È consigliabile eseguire l'esame in periodo pre-mestruale, invece, se il medico dovrà esaminare sospette malformazioni dell'utero come ad esempio l'utero setto o doppio).
- per via trans-addominale si esegue appoggiando una sonda sulla pancia della donna. Viene generalmente impiegata in caso di donne che non hanno mai avuto rapporti sessuali, nelle giovanissime, oppure in presenza di una tumefazione molto grande (cisti ovariche e utero con fibromi). L'esame risulta sgradevole per via della necessità di esecuzione a vescica piena. Occorre, pertanto, bere circa un litro di liquidi un'ora prima di eseguire l'ecografia.
Durante tale periodo lo scopo dell'ecografia è quello di visualizzare la camera ovulare (o il sacco gestazionale) all'interno dell'utero; visualizzare la presenza dell'embrione o del feto, il loro numero e l'attività cardiaca; datare la gravidanza attraverso l'indice CRL (misurazione della lunghezza dell'embrione o del feto), BPD (misurazione del diametro biparietale) e CO (misurazione della camera ovulare). Viene inoltre misurato lo spessore della translucenza nucale.
L'ecografia ostetrica nel II° Trimestre di gravidanza
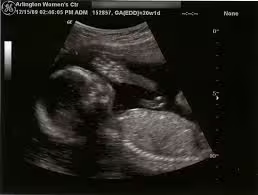 L'ecografia durante il secondo trimestre di gravidanza è detta "ecografia di screening" oppure "ecografia morfologica" e viene eseguita per effettuare le misurazioni della testa, dell'addome e del femore; i valori riscontrati vengono poi confrontati con quelli delle curve di riferimento.
L'ecografia durante il secondo trimestre di gravidanza è detta "ecografia di screening" oppure "ecografia morfologica" e viene eseguita per effettuare le misurazioni della testa, dell'addome e del femore; i valori riscontrati vengono poi confrontati con quelli delle curve di riferimento.
In questo periodo inoltre si visualizzano la sede di inserzione placentare, la quantità di liquido amniotico ed alcuni organi. Tale monitoraggio è importante perché è possibile diagnosticare precocemente patologie malformative maggiori (è stimato che le malformazioni sono presenti nel 3% dei nati e sono responsabili del 25% della natimortalità e del 45% della mortalità perinatale). La rilevazione di un'anomalia maggiore può essere agevolata dalla posizione del feto in utero, dall'entità della malformazione stessa, dalla quantità di liquido amniotico e dallo spessore della parete addominale materna.
Alcune anomalie fetali non vengono rilevate dall'ecografia altre, invece, si evidenziano in fase tardiva (dal settimo mese). Comunque un esame ecografico di routine può evidenziare dal 30 al 70% delle malformazioni maggiori. L'ecografia non può prendere in esame le anomalie minori.
L'ecografia diagnostica, viene proposta alle donne che presentano fattori di rischio precedenti o insorti durante la gravidanza. Vengono in tale occasione eseguite ecografie di II° livello, ecocardiografie fetali ed altri accertamenti specifici quali la valutazione dopplerflussimetrica.
L'ecografia ostetrica nel III° Trimestre di gravidanza
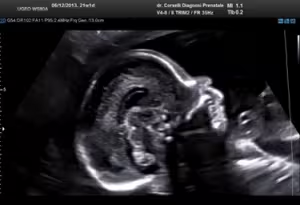 Il terzo trimestre di gravidanza è il periodo oltre le 26 settimane compiute (da 26 settimane e 1 giorno di gestazione). Prima di iniziare l'esame viene definita (sulla base della data dell'ultima mestruazione e dei precedenti esami ecografici) l'epoca di gravidanza.
Il terzo trimestre di gravidanza è il periodo oltre le 26 settimane compiute (da 26 settimane e 1 giorno di gestazione). Prima di iniziare l'esame viene definita (sulla base della data dell'ultima mestruazione e dei precedenti esami ecografici) l'epoca di gravidanza.
La finalità dell'esame ecografico del terzo trimestre di gravidanza, è quella di monitorare la crescita del feto, di valutare la quantità di liquido amniotico e l'inserzione della placenta
Nel monitoraggio della crescita del feto, vengono confrontati i seguenti valori con le tabelle di normalità per quella settimana di gravidanza:
- BPD (diametro biparietale)
- CC (circonferenza cefalica)
- CA(circonferenza addominale)
- LF (lunghezza del femore)
Risulta molto difficile la stima del peso del feto, tanto che i valori ottenuti possiedono circa il 10% di margine di errore.
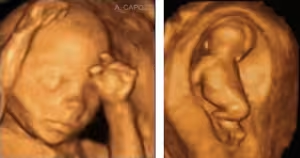
Di recente introduzione, poi, è l'ecografia tridimensionale (3D o 4D). Come risulta nelle immagini a fianco, tale sistema offre alla donna immagini (vere e proprie ricostruzioni) del volto del nascituro; ma oltre a tale aspetto ludico, è possibile osservare l'anatomia fetale in modo da poter evidenziare alcune anomalie.
Gravidanza
Gravidanza fisiologica
 La gravidanza è un momento centrale della vita di una donna e per la coppia e vanno vissuti con serenità, poiché lo stato gravidico per una donna rappresenta un processo fisiologico e non deve essere inteso, né vissuto, come se fosse una "malattia". La gravidanza, dunque, non deve essere intesa un ostacolo alle comuni abitudini di vita.
La gravidanza è un momento centrale della vita di una donna e per la coppia e vanno vissuti con serenità, poiché lo stato gravidico per una donna rappresenta un processo fisiologico e non deve essere inteso, né vissuto, come se fosse una "malattia". La gravidanza, dunque, non deve essere intesa un ostacolo alle comuni abitudini di vita.
La nascita di un bambino sano e il mantenimento della salute materna, sono gli obiettivi del controllo della gravidanza fisiologica, dell'educazione sanitaria e del supporto psicosociale alla gestante.
Le Linee Guida sancite dal Ministero della Salute, raccomandano che alle donne in gravidanza fisiologica, deve essere offerto il modello assistenziale basato sulla presa in carico da parte dell'ostetrica/o, in collaborazione con il medico specialista, da consultori e strutture territoriali in modo da garantire alla donna un'assistenza integrata.
I controlli periodici vanno effettuati ogni 4/5 settimane, controlli in cui viene effettuato un esame obiettivo, vengono controllati pressione e peso materni e auscultato il battito cardiaco fetale, vengono prescritti gli esami di protocollo ed effettuate le ecografie previste.
È importante instaurare un rapporto di fiducia col proprio ostetrica e/ ginecologo, che sarà disponibile per dialogare con la coppia su tutte le preoccupazioni, sulle domande e problematiche della gravidanza.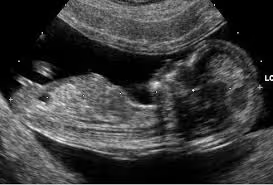
Lo specialista che ha preso in carico la donna, offre la propria disponibilità e si rende facilmente contattabile per qualsiasi chiarimento, o nell'eventuale presenza di complicanze come ad esempio:
- perdite ematiche rosse o marroni
- contrazioni
- riduzione dei movimenti fetali (che insorgono verso il termine della gravidanza)
- aumento della pressione arteriosa
La diagnostica ecografica utilizza gli ultrasuoni emessi e raccolti da una sonda. Gli ultrasuoni che colpiscono un organo generano delle eco che la sonda raccoglie e trasmette all'ecografo mostrando sul monitor le immagini dettagliate.
Le ecografie vengono effettuate:
- nel primo trimestre (tra circa l' 8°-10° settimana) per verificare la presenza di una gravidanza singola, in normale sede ed evoluzione, di epoca corrispondente a quella calcolata dall'ultima mestruazione; viene stabilita pertanto la datazione della gravidanza.
- nel secondo trimestre tra la 19°-24° settimana (ecografia morfologica), per indagare la presenza di eventuali anomalie anatomiche fetali.
- nel terzo trimestre tra la 28°-32° settimana per valutare la crescita fetale in rapporto alle ecografie precedenti e alle curve di crescita di riferimento.
 Di recente introduzione è l'ecografia tridimensionale (3D o 4D). Come risulta dalle immagini a fianco, tale sistema offre alla donna, immagini (vere e proprie ricostruzioni) del volto del nascituro; ma oltre a tale aspetto ludico, è possibile osservare l'anatomia fetale in modo da poter evidenziare alcune anomalie.
Di recente introduzione è l'ecografia tridimensionale (3D o 4D). Come risulta dalle immagini a fianco, tale sistema offre alla donna, immagini (vere e proprie ricostruzioni) del volto del nascituro; ma oltre a tale aspetto ludico, è possibile osservare l'anatomia fetale in modo da poter evidenziare alcune anomalie.
IL CORSO DI ACCOMPAGNAMENTO ALLA NASCITA
La donna già dalla 16 settimana, può frequentare il corso che la aiuterà ad accettare le modificazioni corporee ed  emozionali della gravidanza e del parto.
emozionali della gravidanza e del parto.
I corsi si prefiggono di rispondere all'esigenza delle donne di ricevere informazioni riguardo alla gravidanza, al parto, all'allattamento, alla genitorialità e all'accudimento del bambino e hanno inoltre lo scopo di fornire tecniche adeguate ad affrontare la paura e il dolore durante il travaglio.
La linea guida di National Collaborating Centre for Women's and Children's Health, raccomanda che alle donne in gravidanza, venga offerta l'opportunità di partecipare ai Corsi e di ricevere informazioni sulla assistenza prenatale.
Sono organizzati in gruppi più o meno numerosi, vi partecipano donne in gravidanza e i rispettivi partner e si articolano in vari incontri su diverse tematiche tenuto da una professionista Ostetrica/o.
Questi incontri costituiscono il momento in cui i futuri genitori possono porre liberamente domande ed esporre dubbi e paure, così da affrontare la gravidanza, il parto, l'allattamento, la cura del neonato e la futura genitorialità in modo migliore e più consapevole.
Nei Corsi di Accompagnamento alla Nascita, le donne e i partner, possono inoltre confrontarsi con altre persone che stanno vivendo la loro stessa esperienza.
Per un adeguato percorso assistenziale, fondamentale è la continuità dell'assistenza che l'ostetrica può offrire anche dopo la nascita del bambino seguendo la neo mamma, qualora volesse, nel sostegno all'allattamento e nella gestione del nuovo nato.
Gravidanza Patologica
Cosa si intende per Gravidanza Patologica?
Una gravidanza viene definita "patologica" quando si discosta dal decorso fisiologico (normale) e presenta complicazioni che richiedono un monitoraggio più attento, cure specifiche o interventi medici.
La diagnosi di una condizione patologica non significa necessariamente che ci saranno problemi per voi o il bambino, ma indica che la gravidanza richiede un'attenzione e un follow-up specialistico dedicato.
Possibili Cause e Fattori di Rischio
Le cause di una gravidanza patologica sono diverse. Alcune condizioni sono preesistenti alla gravidanza, altre si sviluppano durante la gestazione.
Fattori di Rischio e Condizioni Comuni:
- Ipertensione gestazionale e Preeclampsia: Aumento della pressione arteriosa dopo la 20ª settimana, che può associarsi a perdita di proteine nelle urine (preeclampsia).
- Diabete Gestazionale: Alterazione dei livelli di zucchero nel sangue che compare durante la gravidanza.
- Minaccia d'Aborto o Aborto Spontaneo: Sintomi come perdite ematiche e dolori addominali nel primo trimestre.
- Gravidanza Extrauterina: L'impianto dell'embrione avviene al di fuori dell'utero, solitamente in una tuba.
- Ritardo di Crescita Fetale (IUGR): Il feto non cresce al ritmo previsto per l'epoca gestazionale.
- Placenta Previa: La placenta si inserisce in basso, vicino o sopra il canale del parto.
- Distacco di Placenta: Separazione parziale o totale della placenta dalla parete uterina prima del parto.
- Infezioni: Come toxoplasmosi, citomegalovirus, o altre che possono influenzare il decorso della gravidanza.
- Gravidanze Multiple: Gemellari o trigemellari, che comportano maggiori rischi.
- Patologie materne preesistenti: Come diabete mellito, malattie renali, autoimmuni o cardiopatie.
Sintomi a cui Prestare Attenzione
È importante contattare immediatamente il ginecologo o recarsi al pronto soccorso ostetrico in caso di:
- Perdite di sangue (rosate, marroni o rosse vivo) dalla vagina.
- Perdite di liquido chiaro (sospetta rottura delle membrane).
- Dolore addominale intenso, continuo o crampiforme.
- Mal di testa forte e persistente.
- Disturbi visivi (visione offuscata, puntini luminosi).
- Dolore intenso alla parte alta dell'addome, sotto le costole.
- Nausea o vomito improvvisi e persistenti (specialmente nel II/III trimestre).
- Riduzione o assenza dei movimenti fetali per diverse ore (nelle fasi avanzate).
- Gonfiore improvviso e marcato di viso, mani o piedi.
Diagnosi e Monitoraggio
In caso di sospetta o accertata gravidanza patologica, il team medico vi proporrà un percorso di monitoraggio intensificato, che può includere:
- Visite ostetriche più frequenti: Per controllare pressione, peso, altezza uterina.
- Ecografie di controllo seriate: Per monitorare la crescita fetale, la quantità di liquido amniotico, il flusso sanguigno utero-placentare (Doppler).
- Monitoraggio del benessere fetale (NST - Cardiotocografia): Registrazione del battito cardiaco fetale e delle contrazioni uterine.
- Esami del sangue e delle urine più frequenti: Per tenere sotto controllo parametri specifici (es. glicemia, valori epatici, proteinuria).
- Consulenze specialistiche: Con diabetologo, nefrologo, cardiologo a seconda della patologia.
Trattamento e Gestione
Il trattamento dipende dalla specifica patologia diagnosticata. Può variare da semplice sorveglianza a terapie farmacologiche o ricovero ospedaliero.
Alcuni possibili approcci:
- Riposo relativo o assoluto: A volte il riposo è la prima indicazione terapeutica.
- Terapia farmacologica: Farmaci per controllare la pressione, prevenire le convulsioni (nella preeclampsia), maturare i polmoni fetali (cortisone) in caso di parto pretermine imminente, o insulinoterapia per il diabete.
- Modifiche dello stile di vita e della dieta: Dieta specifica per diabete gestazionale, controllo dell'aumento di peso.
- Ricovero ospedaliero: Per monitoraggio continuo, terapia endovenosa o in vista di un parto pretermine programmato.
- Parto anticipato (termine): In alcune situazioni, il proseguimento della gravidanza diventa più rischioso del parto. Il team medico deciderà il momento ottimale per il parto, che potrà essere vaginale o cesareo a seconda dei casi.
Consigli e Supporto
- Comunicazione: Mantenete un dialogo aperto con il vostro ginecologo e l'ostetrica. Segnalate sempre qualsiasi dubbio o nuovo sintomo.
- Rispetto delle indicazioni: Seguite scrupolosamente le terapie, le diete e le indicazioni sul riposo prescritte.
- Supporto psicologico: Una gravidanza patologica può essere fonte di grande ansia e stress. Non esitate a chiedere supporto psicologico se ne sentite il bisogno.
- Preparazione al parto: Discutete con il medico del piano del parto, che potrebbe differire da quello di una gravidanza fisiologica (es. necessità di parto in sala operatoria, presenza di neonatologo).
- Rete di supporto: Contate su familiari e amici per l'aiuto pratico nella vita quotidiana, soprattutto se vi è stato prescritto riposo.
Raccomandazione Finale
Questa pagina ha uno scopo puramente informativo e non sostituisce in alcun modo il parere del medico curante.
Ogne gravidanza è unica. Le informazioni qui riportate sono di carattere generale. La gestione della vostra situazione specifica verrà definita e spiegata nel dettaglio dal vostro ginecologo, che è l'unico in grado di valutare il vostro caso personale e indicarvi il percorso più appropriato.
In caso di dubbi o sintomi preoccupanti, contattate sempre il vostro medico o il pronto soccorso ostetrico.
NIPT e BiTest: i test di screening prenatale
Informazioni chiare per una scelta consapevole
NIPT (Test Prenatale Non Invasivo)
Il NIPT è un esame avanzato e sicuro che analizza il DNA fetale libero circolante nel sangue della mamma. Offre un'alta affidabilità nel valutare il rischio di alcune anomalie cromosomiche comuni.
Cosa cerca:
- Trisomia 21 (Sindrome di Down) – Affidabilità molto alta (>99%)
- Trisomia 18 (Sindrome di Edwards)
- Trisomia 13 (Sindrome di Patau)
- Opzionalmente, può valutare le anomalie dei cromosomi sessuali (es. Sindrome di Turner) e, in alcuni pacchetti, alcune microdelezioni.
Come e quando si fa:
- Un semplice prelievo di sangue dal braccio della mamma, simile a un normale esame.
- Si può eseguire a partire dalla 10ª settimana di gravidanza.
- I risultati sono solitamente disponibili in 7-15 giorni lavorativi.
Vantaggio principale: È il test di screening più accurato per la Trisomia 21, con un tasso molto basso di falsi positivi, riducendo così l'ansia e il ricorso a procedure invasive non necessarie.
Bi-Test (o Test Combinato)
Il Bi-Test è un esame di screening di primo livello, spesso consigliato dal SSN. Combina diversi parametri per calcolare una probabilità statistica di rischio.
Di cosa si compone:
- 1. Esame del sangue materno: Dosaggio di due proteine specifiche della gravidanza (PAPP-A e free Beta-hCG).
- 2. Ecografia specifica (Translucenza Nucale): Misurazione dello spessore di una piccola raccolta di fluido dietro la nuca del feto, eseguita da operatori certificati. Valuta anche la presenza dell'osso nasale.
Come e quando si fa:
- Richiede entrambe le componenti (prelievo + ecografia).
- Si esegue in una finestra precisa: tra l'11ª e la 13ª settimana + 6 giorni.
- Un software specializzato combina questi dati con l'età materna per produrre un indice di rischio personalizzato (es. 1 su 1000).
Vantaggio principale: Fornisce, oltre alla valutazione cromosomica, una precoce valutazione ecografica dettagliata del feto in una fase molto precoce.
Confronto Rapido
| Caratteristica | NIPT | Bi-Test |
|---|---|---|
| Tipo di esame | Prelievo sanguigno | Prelievo + Ecografia |
| Epoca gestazionale | Dalla 10ª settimana | 11ª - 13ª settimana |
| Affidabilità su Trisomia 21 | Molto Alta (>99%) | Alta (~85-90%) |
| Risultato | Rischio specifico (alto/basso) | Probabilità statistica (es. 1 su...) |
| Informazioni aggiuntive | Cromosomi sessuali, opzione microdelezioni | Valutazione ecografica precoce del feto |


