Chirurgia Vascolare, Angiologia, Flebologia, Linfologia
Varici e Teleangiectasie
Le vene varicose (o varici) degli arti inferiori costituiscono una malattia funzionale ed estetica che tende ad evolvere nel tempo, con possibili peggioramenti clinici ed a rischio di complicanze quali flebiti, trombosi venose profonde, ulcerazioni ed anche embolia polmonare (casi rarissimi).
La dilatazione delle vene sottocutanee comporta l'insorgenza di varici visibili lungo il decorso dell'arto inferiore, mentre il dilatarsi del plesso dei capillari situati nel derma comporta la formazione delle teleangiectasie (anche note come capillari dilatati). Entrambe queste patologie possono essere correlate ad una malattia a carico di una o più vene safene, essendo il reflusso safenico spesso presente in pazienti con varicosi più pronunciata.
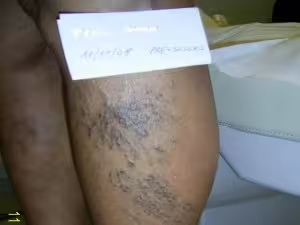
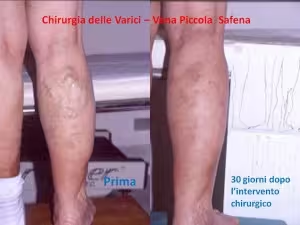
Telangiectasie e varici reticolari causate da patologia della vena grande safena
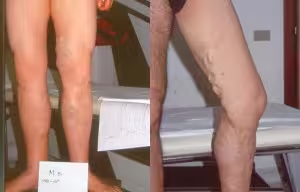
Varici degli arti inferiori correlate a patologia della vena grande safena
Non conoscendosi ad oggi la causa delle varici o delle teleangiectasie, sono stati chiamati in causa vari possibili fattori causali tra i quali l'obesità, le gravidanze, l'alterato stile di vita (ortostatismo prolungato nelle ore diurne, calzature con tacchi alti, dieta povera di fibre, ecc.), la pillola anticoncezionale.
Mediante un accurato esame Eco-color-Doppler è possibile arrivare ad una diagnosi precisa del quadro anatomico ed emodinamico del paziente, al fine di guidare i possibili gesti terapeutici in maniera mirata e mini-invasiva. In casi eccezionali e particolarmente complessi, altre metodiche diagnostiche (flebografia, TAC, Risonanza Magnetica) possono essere utilizzate per un necessario completamento diagnostico.
La terapia delle varici degli arti inferiori nella nostra esperienza è basata su metodiche mini-invasive ambulatoriali, quali chirurgia in anestesia locale (flebectomie per mini-incisioni, legatures mirate, stripping in casi estremamente rari), scleroterapia con schiuma sclerosante mediante catetere o scleroterapia eco-guidata.
Il trattamento delle teleangiectasie è invece esclusivamente eseguito mediante scleroterapia, con liquido sclerosante o (in casi molto rari) con schiuma sclerosante; mediante sedute ripetute e mirate è possibile far sparire o ridurre notevolmente le varicosità minori, veri e propri inestetismi delle gambe.
In virtù della cronicità e della naturale evolutività della patologia varicosa, non esiste una terapia definitiva per le varicosità, per cui è come se la terapia tendesse a "rimettere indietro l'orologio del tempo", riportando un po' di ordine nella circolazione delle gambe.
La diligente e costante collaborazione del/la paziente (rispetto delle norme di igiene venosa, adozione di calze elastiche ecc.) rimane in definitiva un aiuto essenziale al fine di conseguire i risultati sperati e mantenerli nel tempo.
Trombosi Venosa
La trombosi venosa costituisce una patologia temibile e con possibile complicanze anche molto serie, soprattutto quando si verifica nelle vene profonde prossimali, per esempio vena poplitea, femorale ed iliaca. Si tratta di una formazione abnorme di un trombo all'interno di una vena, con un ostacolo alla circolazione sanguigna che comporta un ristagno acuto del flusso endovenoso; la trombosi venosa presenta una sua tendenza naturale all'accrescimento verso le sedi prossimali ed una possibilità di embolizzazione associata in sede polmonare. Si presenta molto più spesso nelle vene degli arti inferiori, sebbene possa verificarsi anche in quelle degli arti superiori, o in altre sedi.
La trombosi venosa può colpire le vene superficiali (trombosi venosa superficiale o tromboflebite superficiale) ed è più frequentemente caratterizzata da una infiammazione della vena e dei tessuti circostanti, con la presenza solitamente di un cordone rosso, indurito, dolente e un minimo di edema della zona. La trombosi venosa superficiale si definisce varicoflebite quando è a carico di vene varicose e rappresenta il quadro clinico più comune fra le trombosi venose superficiali, in quanto complicanza abbastanza frequente delle varici degli arti inferiori, soprattutto nei quadri avanzati.
Quando la trombosi colpisce le vene profonde degli arti inferiori, più frequentemente si localizza alle vene della gamba, sotto il ginocchio, oppure alle vene poplitea e femorale. In casi più rari, e più temibili, la trombosi colpisce le vene della sede addominale e pelvica (vene iliache o vena cava inferiore) ed in questi casi è sempre richiesto un approccio diagnostico e terapeutico più approfondito. Nel gran parte dei casi non si riesce ad evidenziare una causa certa della trombosi venosa profonda, sebbene circa un quarto dei pazienti presentino dei fattori concausali pro-trombotici rintracciabili mediante screening specifici (per trombofilia per esempio). Dal punto di vista clinico questa patologia si estrinseca soprattutto con un edema (gonfiore) dell'arto in toto o della gamba, che appaiono tesi, con dolore solitamente a riposo e alla deambulazione e con una discreta limitazione funzionale.
La diagnosi della trombosi venosa si basa su un attento esame Eco-color-Doppler, che presenta una accuratezza diagnostica molto elevata in mani esperte. La diagnostica ultrasonografica è raramente seguita da esami più invasivi quali TC, Risonanza Magnetica, Flebografia per completare il quadro diagnostico nei casi complessi o dubbi.
Dal punto di vista terapeutico il trattamento della trombosi venosa deve perseguire tre scopi principali: l'arresto della crescita del trombo, la prevenzione di una possibile embolizzazione e la ricanalizzazione del trombo stesso. Questo approccio terapeutico, in caso di trombosi profonda, porta ad una riduzione in termini di entità e frequenza della sindrome post-trombotica che ne può derivare.
La terapia della trombosi venosa superficiale si basa sulla somministrazione di farmaci antiinfiammatori e compressione mediante calza elastica o bendaggio. Piuttosto frequentemente è comunque consigliata anche una terapia anticoagulante mediante eparine a basso peso molecolare, al fine di potenziare l'azione sulla componente trombotica.
In caso di trombosi venosa profonda la scoagulazione mediante eparine a basso peso molecolare e anticoagulanti orali rappresenta il cardine terapeutico, sempre unitamente a tutori elastici compressivi. I nuovi anticoagulanti orali rappresentano una valida alternativa, sebbene ancora in via di verifica clinica allo stato attuale nel panorama delle terapie antitrombotiche.
In definitiva la trombosi venosa richiede una diagnosi attenta ed una terapia con relativo monitoraggio piuttosto stretto nel tempo per ridurre gli effetti negativi e le potenzialicomplicanze di questa vasculopatia.
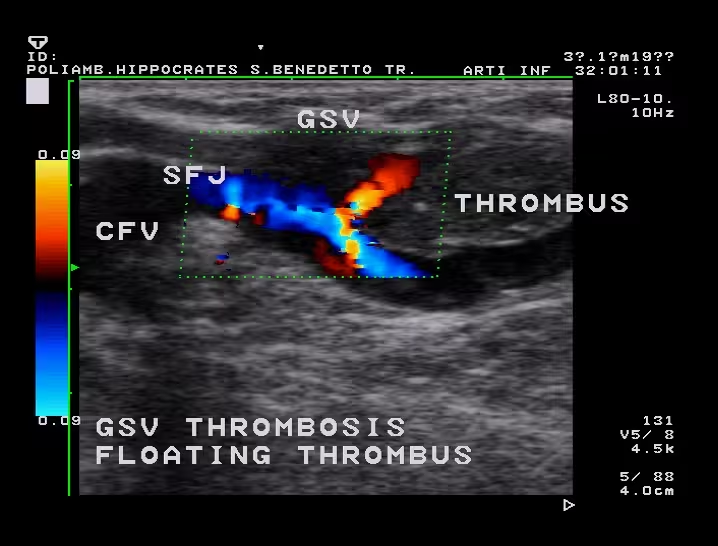
Trombosi venosa superficiale
Varicoflebite Ascendente
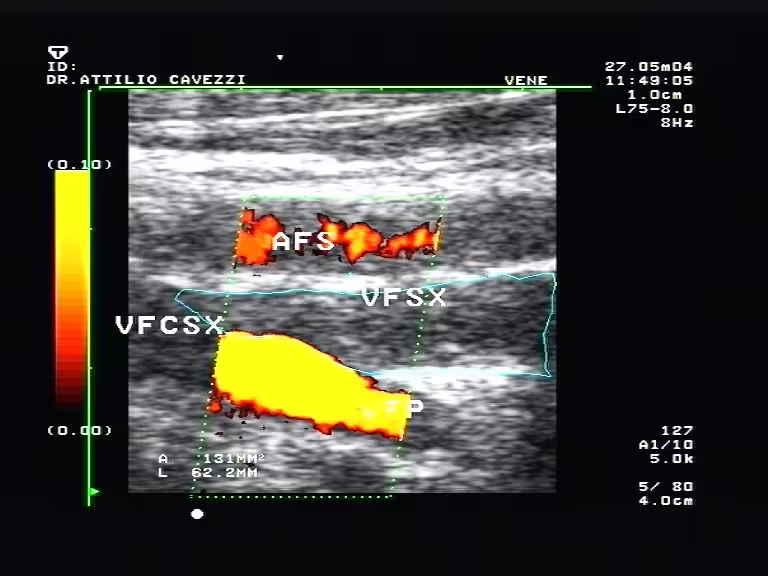
Trombosi venosa profonda
Vena femorale
Ulcera Vasculopatica
L'ulcera cutanea degli arti inferiori è una lesione trofica, da alterata "nutrizione" della cute e si localizza solitamente nelle porzioni distali della gamba (regione perimalleolare) o del piede.
Si tratta dunque di una ferita cutanea senza tendenza spontanea alla guarigione, cronica e spesso associata ad una patologia del sistema venoso e/o, più raramente, arterioso.
L'ulcera venosa, da varici, da sindrome post-trombotica, o comunque da stasi, da ristagno flebo-linfatico, colpisce il 2% della popolazione mondiale, almeno una volta nella propria vita (4% sopra i 65 aa.) e costituisce almeno l'80% di tutte le ulcere degli arti inferiori. Il restante 20% può essere dovuta ad arteriopatia, diabete, connettiviti, malattie ematiche ecc..
L'ulcera tende a recidivare ed ha un costo socio-economico molto alto, rappresentando in genere lo stadio avanzato di una vasculopatia, solitamente una flebopatia, cronica e spesso trascurata.
La diagnostica clinica dell'ulcera viene necessariamente coadiuvata dall'esame eco-color-Doppler che riesce nella stragrande maggioranza dei casi a fornire un quadro anatomico ed emodinamico accurato della flebopatia o arteriopatia alla base della lesione ulcerativa. Accanto alla vasculopatia, soprattutto nelle forme venose, si associa spesso un deficit della pompa muscolo-vascolare della gamba, con una alterata deambulazione e mobilità articolare.
La terapia delle ulcere venose si basa sempre e comunque sulla compressione mediante bendaggi o calze elastiche, l'utilizzo di eventuali farmaci anticoagulanti (eparina a basso peso molecolare) ed antibiotici al bisogno, nonché di principi flebolinfotropi. Molto importante è ugualmente il trattamento locale della lesione, a base di principi disinfettanti e favorenti la detersione, la granulazione e la riepitelizzazione dell'ulcera. In casi specifici sono possibili interventi chirurgici sia sulle varici che sulla lesione stessa (innesti cutanei o simili) per accelerare la guarigione dell'ulcera.
In caso invece di ulcere arteriopatiche la compressione è generalmente sconsigliata, se non controindicata. Al contrario la scoagulazione e l'uso di eventuali altri farmaci favorenti l'apporto sanguigno (trattasi di ulcere di natura ischemica ) risulta fondamentale, insieme alla antibioticoterapia e alla terapia locale del caso. Nelle lesioni da arteriopatia si rende più spesso necessario un approccio chirurgico tradizionale o endovascolare, per ripristinare le condizioni minime di perfusione ematica, così da scongiurare la gangrena ingravescente e il relativo rischio di amputazione.
Presso l'EUROCENTER VENALINFA si esegue tutto l'approccio diagnostico alle ulcere vascolari degli arti inferiori, nonché si eseguono tutte le procedure terapeutiche mediche e chirurgiche del caso per le ulcere venose, nonché la terapia medica del caso per le lesioni arteriopatiche/diabetiche.
Linfedema / Lipedema
IL LINFEDEMA
Il linfedema degli arti costituisce una patologia piuttosto frequente, di riscontro più comune di quanto generalmente ritenuto. Si configura in questi casi un eccesso di fluidi nei tessuti per una patologia vera e propria (congenita o acquisita) del sistema linfatico e/o per un sovraccarico ed una incapacità funzionale dello stesso.
Trattandosi di una patologia di un sistema vascolare deputato al riassorbimento di fluidi ad elevata concentrazione di proteine, il linfedema si differenzia dagli altri edemi degli arti inferiori (flebedema puro, edema da insufficienza cardiaca, renale, ecc.) per il suo maggior contenuto di macromolecole proteiche (edema iperproteico a tendenza verso la fibrosi).
In dettaglio dal I al III stadio si è soliti distinguere la gravità del linfedema in base alla reversibilità o meno dell'edema con il decubito supino, alla consistenza dei tessuti edematosi, al verificarsi di episodi infettivi tipo linfangite ed erisipela.
Nell'ambito diagnostico per il linfedema, accanto all'anamnesi si è soliti riservare all'esame clinico il compito di porre la diagnosi definitiva nella stragrande maggioranza dei casi. Laddove possibile l'esame linfoscintigrafico perfeziona la diagnosi e dirime i casi dubbi o passibili di un trattamento fisico-riabilitativo, o chirurgico mirato. La metodica Eco-color-Doppler (di grande fruibilità e affidabilità diagnostica nella gestione di un arto edematoso) costituisce innegabilmente un ulteriore ausilio di grande importanza nella gestione diagnostica e di monitoraggio di un paziente con linfedema degli arti. Infine la linfangiorisonanza magnetica e la TC possono contribuire all'affinamento della diagnosi in quadri specifici.
Negli ultimi anni è stata introdotta la tecnologia a bioimpedenza multidistrettuale segmentaria che permette la valutazione dell'arto edematoso sotto forma di quantitativo di fluidi, costituzione dei tessuti ed altre analisi raffinate. Nel nostro Eurocenter Venalinfa utilizziamo routinariamente questa tecnologia per una approfondita diagnostica dei pazienti con linfedema (ed altre forme di edema), ma anche e soprattutto per un attento e preciso monitoraggio della terapia che si esegue e del quadro clinico nel tempo.
La terapia del linfedema si basa su un approccio multidisciplinare basato sul linfodrenaggio manuale, l'utilizzo di elettromedicali (per esempio pressoterapia sequenziale ad aria, drenaggio linfovenoso elettrosonoro Flowave®), compressione mediante bendaggi multistrato e tutori elastici specifici (calze, collant, bracciali ecc.). Infine integratori o farmaci, a base di cumarina in primis, ed esercizi fisici insieme ad una attenta cura dell'igiene cutanea e il rispetto delle norme di igiene linfatica devono completare l'approccio integrato olistico alla patologia linfedematosa.
Esistono comunque casi specifici, avanzati, di linfedema che possono beneficiare di un approccio chirurgico, possibilmente mini-invasivo, tipo lipo-linfosuzione in anestesia locale o procedure maggiori che si eseguono in casi eccezionali presso centri specifici, soprattutto in caso di fallimento della terapia conservativa ben eseguita.
Il trattamento del linfedema è in grado di ottenere risultati significativi con un miglioramento importante dell'edema in termini funzionali ed estetici, della consistenza dei tessuti, del quadro sintomatologico, con una riduzione degli eventuali episodi infettivi o di altre possibili complicanze.
Alla base di questo approccio deve comunque sussistere una attenta collaborazione da parte del/la paziente che sia mirata alla riduzione dei fattori peggiorativi del linfedema (obesità in primis) e alla corretta e costante esecuzione delle terapie previste.
IL LIPEDEMA
Il lipedema è costituito da un accumulo di fluidi generato dalla presenza di una lipodistrofia con anomalo accumulo di tessuto adiposo e susseguente ritenzione idrica localizzata nelle zone lipodistrofiche.
Si localizza quasi sempre agli arti inferiori, più frequentemente in sede sottogenicolare e alla caviglia, ma talora può essere presente anche agli arti superiori nelle fasi avanzate. Si tratta di una patologia che colpisce molto più frequentemente il sesso femminile e riconosce molteplici fattori concausali, ma sempre sulla base di uma predisposizione genetica-costituzionale su base famigliare.
Diversamente dal linfedema, è presente una scarsa alterazione del sistema linfatico soprattutto nelle fasi iniziali, mentre col passare degli anni si evidenzia una stasi linfatica negli arti con lipedema in virtù di un progressivo danneggiamento/sovraccarico del sistema linfatico conseguentemente alla degenerazione del quadro lipodistrofico.
Le pazienti affette da lipedema riferiscono spesso un dolore spontaneo o alla palpazione dei tessuti edematosi e presentano una tendenza all'incremento ponderale che colpisce molto più gli arti inferiori che il tronco.
A fronte di un approccio diagnostico basato soprattutto sull'esame clinico ed Eco-color-Doppler, e sulla bioimpedenziometria distrettuale (vedi sopra), la terapia medica-conservativa di detta patologia è da sempre complessa e non sempre porta a risultati significativi, proprio in virtù della componente eredo-costituzionale del lipedema.
Di fatto molte delle terapie sopra citate per il linfedema sono assolutamente utili anche nel lipedema (drenaggio linfatico manuale, compressione elastica, pressoterapia e drenaggio linfovenoso ad onda elettrosonora Flowave ®, nutraceutici a base di cumarina ecc.). Accanto a queste terapie più conservative, altri trattamenti sulla componente lipodistrofica, quali mesoterapia, intralipoterapia, e soprattutto liposcultura chirurgica mini-invasiva in anestesia locale, rappresentano delle validi armi terapeutiche, unitamente al calo ponderale spesso necessario in queste pazienti. Soprattutto la liposcultura chirurgica mini-invasiva è in grado di ridurre rapidamente una parte dell'accumulo di tessuto adiposo con un miglioramento estetico e funzionale nella stragrande maggioranza dei casi, per cui nel nostro centro ricorriamo a questo approccio mini-invasivo chirurgico ogni qualvolta risulti praticabile.
Arteriopatie
Le vasculopatie arteriose possono colpire tutti i distretti dell'apparato cardiovascolare e per arteriopatie periferiche si intendono quelle patologie stenosanti o ostruttive che colpiscono le arterie degli arti inferiori e superiori, i vasi sovra aortici (carotidi in primis) e quelle di altri tronchi arteriosi emergenti dall'aorta, al di fuori del circolo coronarico.
Le arteriopatie obliteranti periferiche (AOP) colpiscono una discreta fetta della popolazione, in lieve prevalenza maschile, sulla base di fattori di rischio e fattori precipitanti quali iperdislipidemia, fumo, diabete, ipertensione. Eventuali trombofilie congenite o acquisite possono contribuire al'evidenziarsi e al peggioramento di dette patologie, mentre infine in caso di vasculite la genesi delle arteriopatie è sostanzialmente su base autoimmunitaria.
La sintomatologia della AOP degli arti inferiori è prevalentemente caratterizzata dal dolore che compare con la deambulazione (o nei casi peggiori a riposo, stadio III della AOP con ischemia critica dell'arto),soprattutto a livello del polpaccio (stadio II della AOP), a volte dal pallore ed ipotermia della cute del piede o delle sue dita. La comparsa di lesioni trofiche a livello digitale o del piede indica un quadro arteriopatico peggiore (stadio IV) con una ischemia che può condurre ad una gangrena ingravescente ed un rischio di amputazione.
La diagnostica delle AOP è mirata al rilievo di placche stenosanti e/o occlusioni dei vasi arteriosi nel distretto interessato potenzialmente dalla patologia, dunque è mirata alla definizione del quadro morfologico ed emodinamico. La metodica Eco-color-Doppler è di gran lunga la più utilizzata per la diagnosi delle AOP, e riesce ad avere una accuratezza diagnostica molto elevata, risultando esaustiva nella stragrande maggioranza dei casi.
Laddove sia presente una claudicatio degli arti inferiori o un quadro peggiore, è comunque utile eseguire il test da sforzo per l'AOP (o test del cammino), che ci permette di valutare la perdita di pressione nei vasi interessati in presenza di un aumentato fabbisogno ematico, dunque permette di valutare la reale entità della AOP in condizioni non basali, ma di deambulazione.
Nei casi dubbi o ad indicazione chirurgica tradizionale/endovascolare, o nei casi comunque più avanzati è sempre utile eseguire esami complementari quali AngioTC, AngioRM o Arteriografia, che ci permetteranno di indicare più compiutamente il percorso terapeutico più o meno invasivo per il paziente.
La terapia delle AOP croniche si basa sul rispetto delle norme di igiene per i pazienti arteriopatici (vedi qui) e sul controllo dei fattori di rischio sopra riportati. Dal punto di vista farmacologico è molto importante assumere i farmaci antiaggreganti (tipo acido acetilsalicilico, Ticlopidina, Clopidogrel), utili nella stragrande maggioranza dei casi, nonché al bisogno eseguire cicli con eparina nei casi clinicamente più avanzati. Altri farmaci complementari, per os o per via intramuscolare o endovenosa possono tornare utili in casi specifici.
Da ultimo nelle AOP avanzate, quali stenosi carotidee severe, con o senza episodi di ischemia cerebrale, oppure ostruzioni diffuse con ridotto circolo collaterale a livello degli arti inferiori, con o senza ischemia in atto, si rende necessaria la terapia chirurgica tradizionale (by pass, TEA ecc.) o endovascolare (PTA +/- stent), sia per prevenire episodi ischemici cerebrali (nel caso delle carotidi), che per riportare un equilibrio nella perfusione ematica degli arti.[/vc_column_text][/vc_column][/vc_row][vc_row][vc_column][vc_column_text]
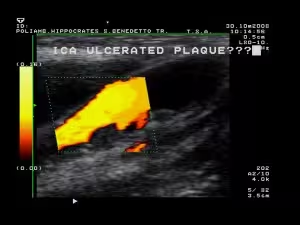
Stenosi da placca ulcerata della carotide interna
Specialisti
Informazioni
Prenotazioni
Obbligatorie, telefonicamente o via email
Contatti Segreteria
Tel: 0735 500635
Cell: 370 1163042
Email: info@venalinfa.eu